 |
令和7年 | 2月号 | 生活習慣病 療養計画書とは何ですか? |
| 令和6年 | 12月号 | がんを予防するワクチン | |
| 10月号 | フルミスト(インフルエンザ生ワクチン)について | ||
| 8月号 | 最近のワクチン事情について(特に肺炎球菌ワクチンとRSウイルスワクチン) | ||
| 6月号 | ヤングケアラー | ||
| 4月号 | 脚を鍛えて、元気に生き抜きましょう! | ||
| 2月号 | 目黒区の高齢者・補聴器購入費助成事業について | ||
| 令和5年 | 12月号 | HPVワクチン シルガード9について | |
| 10月号 | 帯状疱疹(たいじょうほうしん)について | ||
| 8月号 | 新型コロナウイルス後遺症について | ||
| 6月号 | 目黒区の骨粗鬆症検診について | ||
| 4月号 | 小児の視力低下を見逃さないで | ||
| 2月号 | 不妊治療の保険適用について | ||
生活習慣病 療養計画書とは何ですか?
生活習慣病 療養計画書とは何ですか?
令和7年2月1日 発行
高血圧や糖尿病、高コレステロール血症などの脂質異常症のためにかかりつけ医を定期受診した際に「生活習慣病 療養計画書」という書類を受け取られた方がいると思います。令和6年6月から高血圧・糖尿病・脂質異常症の治療が主な通院理由である患者さんにこの文書をお渡しすることになりました。従来は継続的な療養管理が必要な疾患は広く特定疾患と分類されていましたが、上記3疾患が別枠に分類されることとなったのです。これまでもこれらの疾患で通院されている特定の患者さんに対してお渡しする場合がありましたが対象範囲が大きく広がりました(大規模病院に通院されている方、インスリンの自己注射をされている患者さんなど一部は対象外となります)。初回は計画を説明した際に患者さんに署名をしていただく規定があり、計画書は覚えていなくても診察を受けた際にサインを書いたことを覚えている方もいらっしゃるかもしれません。
令和2年厚生労働省患者調査によると高血圧は約1500万人、糖尿病は約580万人、脂質異常症は約400万人の方が治療を受けている(ひとりの患者さんが複数の疾患を重複する場合もあります)とされ、多くの患者さんが該当します。これらの疾患は生活習慣の影響が大きく生活習慣病(昔は成人病)とも呼ばれます。心筋梗塞や脳梗塞などのリスクが高まることからコントロールが必要となります。薬物療法も重要ではありますが、日々の食事や運動などの生活習慣の影響がとても大きいのです。
そのため厚生労働省は栄養、運動、休養、喫煙、飲酒及び服薬等の生活習慣に関する総合的な治療管理を行う旨、患者さんに対して療養計画書を交付するように指示しています。計画書の書式は指定のものあるいはそれに準じた医療機関が作成したものが用いられていますが、基本的には「達成・行動目標」を設定してそれを達成するための具体的な方策を患者さんと決めて記載します。例えば、職場でエレベータを多用している方では「階段を積極的に利用することで1日1万歩程度の運動量を目指しましょう」という作戦を立てていきます。次回の診察の際に具体的な状況などを聞いて、修正点などを相談していくことになります。目標を達成できている場合はさらに踏み込んだ改善を新しい目標に設定することもあります。その場合は改めて療養計画書を交付することになります。
また、忘れたころに診察時に更新された計画書を受け取られた方もいるかと思います。治療計画が変更となった場合や患者さんまたはご家族が希望した場合には計画書を再度お渡しするほか、変わりが無い場合もおおむね4か月に1回以上のペースでお渡しすることになっています。「もらわなくてもよいのだけれど」と思う方もいるかもしれませんが、療養計画書は医師と患者さんとで話し合った作戦が記載されたものであり是非ご自宅でも見返していただければと思います。
改善した生活習慣を継続することがこれらの疾患と付き合っていくコツになります。特に食事などはメニューなど一緒に生活されている方にもご理解いただきたい場合があります。療養計画書をもとにご家族ともお話していただく機会とするのもよいかもしれません。
(Y・T記)
がんを予防するワクチン
がんを予防するワクチン
令和6年12月1日 発行
日本人のがんの約20パーセントは感染が原因
国立研究開発法人がん研究センターの「がん情報センター」によれば、がんの原因はさまざまな要因がわかっています。要因の一つとしてウイルスなどによる感染があり、がん罹患の約20を占めると推計されています。肝炎ウイルスが肝がんの原因になっていることは今では医学的に立証されており、B型肝炎感染を防ぐ効果のあるワクチン接種が2016年から定期接種として実施されています。他にも罹患と強く結びつけられているウイルスとしてヒトパピローマウイルス(HPV)があります。 HPVは子宮頸がんをはじめ、肛門がん、膣がんなどのがんや、尖圭コンジローマの原因の多くを占めています。子宮頸がんは近年若い女性の罹患が増加しているためにその対策として、HPVワクチン接種が世界的に推奨されています。HPVワクチン接種が最も進んでいる国としてオーストラリアがあります。2007年から国を挙げてワクチン接種を推進したことにより将来的には子宮頸がんの罹患率が10万人に一人未満になると予測されています。一方で日本では年間約1万人が子宮頸がんに罹患し、残念なことに約3000人程度の方が亡くなっています。この状況を改善するために日本ではHPVワクチンは、2013年4月に女性を対象として定期接種化されたことによって子宮頸がんに罹患による死亡者を減らすことが期待されています。
男性のHPVワクチンに期待できること
海外のデータでは女性のHPV感染率は24歳以下では50%程度ですが、男性は60%を上回るとの報告もあります。日本人の場合、HPVは子宮頸がんを引き起こすだけではなく、尖圭コンジローマの95%、肛門がんの87%の原因となっていることが知られています。これらの疾患に対する日本で実施された治験による男性に対するワクチン接種効果は、ワクチン接種をした497人中肛門がんの発生は3人、ワクチン接種をしなかった498人は21人となり、高い予防効果が報告されています。
目黒区では男性へのHPVワクチン任意接種が無料
世界的には60以上の国と地域で男性に対してHPVワクチンが公費助成が行われています。
国別・地域別でワクチン接種の対象者に違いはありますが、日本でも多くの自治体でHPVワクチンが公費助成が行われるようになりました。目黒区でも小学校6年生から高校1年生までの男性を対象とした、4価HPVワクチンが接種完了する3回まで無料で行われていることは、残念ながら広く知れ渡ってはいない印象があります。使用する4価ワクチンはHPV6型、11型、16型、18型のウイルス感染を予防する効果があります。接種間隔は1回目から2回目は2ヶ月、3回目は1回目から6ヶ月後です。無料で行うことができる助成制度は目黒区内の実施医療機関のみであり、事前に接種を受ける区内実施医療機関に接種希望であることを伝え予約を取る必要がある点にご注意ください。
(K・O記)
フルミスト(インフルエンザ生ワクチン)について
フルミスト(インフルエンザ生ワクチン)について
令和6年10月1日 発行
インフルエンザの予防接種といえば、注射で行うのが一般的でした。今シーズンから使用開始が決定したフルミストとよばれる新しいインフルエンザワクチンは経鼻弱毒性生インフルエンザワクチンです。経鼻とあるように投与は注射ではなく鼻への噴霧になります。
注射で投与するインフルエンザワクチンは不活化ワクチンとよばれ、病原性(毒性)を完全になくしたものです。一方生ワクチンとは生きたウイルスや細菌の病原性を極力抑えて(弱毒性)、免疫が作れるぎりぎりまで毒性を弱めた製剤です。安全性という意味では不活化ワクチンになりますが、効果の点から考えると生ワクチンに軍配があがります。現在使用されている主な生ワクチンはBCG、麻疹、風疹、水痘、おたふくかぜなどがあります。
フルミストはアメリカでは2003年より使用され、欧州でも2011年から使用されはじめました。日本では認可されていなかったため、今までいくつかのクリニックではフルミストを個人輸入し患者さんに使用していました。
今回2016年に国内のメーカーがフルミストの承認申請を行い認可され、今シーズンよりいよいよ使用開始になります。国内メーカーが発売元となりますが、ワクチンの製造自体は英国の製薬会社が行います。
このワクチンの特徴は「大人よりも子供で効果が高い」ことです。子供の場合、鼻から入ったフルミストは鼻の奥(上咽頭)の粘膜上できわめて軽い「局所感染」をおこします。インフルエンザに軽くかかったような状態になるため強力な免疫・抗体が獲得され、その結果として感染防止に高い効果が期待できます。
これに対して大人はインフルエンザを含め様々な感染症を経験していますから、すでに上咽頭の粘膜上に十分な免疫があります。その既存の免疫が鼻に噴霧されたフルミストをブロックしてしまうため、結果としてワクチンの効果が子供より期待できないと考えられています。
以上のことなどを考慮し、今回日本ではフルミストの接種対象者は2~18歳に限定されました。19歳以上の方は、今まで通り注射による不活化ワクチン接種が推奨されています。
接種は原則1回です。ただし、2~8歳でインフルエンザワクチンを1回も受けたことがない人は免疫獲得を確実にするために、1ヵ月間隔で2回接種が勧められています。
効果ですが、今までの不活化ワクチンと比較した明確なデータの報告はありません。しかし、今まで個人輸入でフルミストを使用してきた医療機関からは、不活化ワクチンよりかなり予防効果が高いといった感想が多く聞かれます。
また注射による不活化ワクチンの効果持続は4か月程度とされていますが、フルミストはほぼ1年効果が持続するのも特徴の一つです。
何よりも一番のメリットは注射ではないことでしょうか。どうしても注射が苦手なお子さんや受験生の方にはお勧めかと考えます。
副作用として最も多いのが鼻水、鼻づまり、咳、咽頭痛といった風邪症状で、その他発熱、倦怠感などが報告されています。また妊娠中の方、ステロイド・免疫抑制剤・アスピリンを使用中の方、過去にけいれんの既往がある方等は接種できません。今年からの開始ということでまだ流通量が十分ではなく、今シーズンは数が限られそうです。接種ご希望の方は早めに医療機関へ問い合わせするとよいでしょう。
(W・M記)
最近のワクチン事情について
(特に肺炎球菌ワクチンとRSウイルスワクチン)
最近のワクチン事情について
(特に肺炎球菌ワクチンとRSウイルスワクチン)
令和6年8月1日 発行
乳児を持つ保護者の⽅はご存知かと思いますが、肺炎球菌ワクチンは13価から15価に変わりました。つまり⾎清型が⼆つ多くなりより多くの型による感染を予防する事が出来るようになりました。さらにこの15価肺炎球菌ワクチンは、⾼齢者や肺炎球菌に罹患する可能性の⾼い成⼈にも任意接種が出来るようになりました。
肺炎球菌感染症は、肺炎球菌という細菌によって発⽣する病気です。その多くが乳幼児で発症し、肺炎や髄膜炎や中⽿炎を引き起こします。中でも髄膜炎は重症な病気で、2%の⼦供が亡くなり、10%程度に精神発達遅滞や⿇痺などの障害を残すと⾔われています。厚⽣労働省のホームページによれば、2022年の発症は髄膜炎を含む重篤な肺炎球菌感染症は10万⼈当たり4・8⼈程度で、肺炎ワクチンが定期接種となる2008年から2010年と⽐較して8割程度減少していました。
肺炎球菌ワクチンは、肺炎球菌による重い感染症である細菌性髄膜炎や菌が⾎液に⼊ってしまうような病気を95%以上防ぐ事が出来ます。⼩児では初回免疫として27⽇以上の間隔を空けて3回、さらに追加免疫として3回⽬から60⽇以上空けて1回を接種します。また成⼈では通常1回の接種となりますが、⾎液疾患等の治療後は別のスケジュールとなります。すでに⾼齢者では23価の肺炎球菌ワクチンであるニューモバックスとの接種間隔ですが、⽇本感染症学会によれば、23価未接種の⽅では15価接種後1―4年を空けて23価を接種する。すでに23価を接種済みの⽅では1年以上を空けて15価を接種する事を考慮する事になっています。
また最近のニュースでもありましたが、RSウイルスワクチンの⼤⼈への接種が始まりました。
妊娠24〜36週の妊婦さんと60歳以上の⽅を対象とするワクチンです。皆様もご存知の通り、RSウイルスは乳幼児に重篤な肺炎を引き起こす感染⼒の⽐較的強いウイルスです。保育園などでの流⾏をしばしば経験します。感染すると⿐汁のような軽い症状から始まり発熱、喘鳴などが起こり時には酸素濃度が低下してしまうような重症の肺感染症に移⾏して⼊院となる事もあります。特効薬はありません。そこで、お⺟さんのお腹の中に居るうちに、妊婦さんに接種する事が勧められ、⽣後3ヶ⽉以内で発症を予防する効果が57・1%、重症化を予防する効果は81・8%。⽣後半年以内で発症を予防する効果が51・3%、重症化を予防する効果は69・4%との結果が出ています。⼤⼈の多くはRSウイルスに罹患しても⾵邪で済みます。しかし⾼齢者や喘息のある⼈、慢性の呼吸器疾患のある⼈、⼼臓の病気のある⼈、免疫の低下している⼈などでは、肺炎となり重症化し年間約4500⼈程度が死亡すると⾔われています。
2023年9⽉に60歳以上を対象とするワクチンが発売され、1回の接種で約2―3年効果が持続されると⾔われています。
接種⽅法は妊娠24〜36週の⽅では1回接種します。また60歳以上の⽅も同様に1回接種を⾏います。
最後に5種混合ワクチンについてお話しします。
本年4⽉1⽇から5種混合ワクチンが定期接種として使⽤できるようになりました。
4種混合ワクチンとして広く接種されていましたジフテリア、百⽇咳、破傷⾵、ポリオの混合ワクチンにヒブワクチンが加わったものです。これまでは2本の接種であったものが1本で済むことになり、また接種期間も統⼀されたため児への負担も軽減されました。定期接種対象者は、⽣後2ヶ⽉から90ヶ⽉に⾄るまでです。接種スケジュールは、初回接種を⽣後2ヶ⽉から⽣後7ヶ⽉までの間に開始し、20⽇から56⽇の間隔を空けて3回接種します。さらに追加接種として、初回接種終了後6ヶ⽉から18 ヶ⽉までの間隔を空けて1回接種します。
ワクチンは重症化する可能性のある疾患を予防するために必要なものです。是⾮主治医の先⽣と相談の上、接種をご検討下さい。
(C・M記)
ヤングケアラー
ヤングケアラー
令和6年6月1日 発行
一昔前のテレビドラマでは、幼い兄弟を背負って世話をしながら学校へ行ったり、病弱な親の看護を献身的にやるようなものがありました。その時、昭和生まれの自分自身はこれといった違和感もなくテレビを観ていました。今となってはあのテレビドラマの中の子供たちはまさにヤングケアラーの一種であったのでは?と思いますが、当時は問題視されていませんでした。
ヤングケアラーとは「家族の介護その他の日常生活上の世話を過度に行っていると認められる子供・若者」と定義され、社会問題として取り上げられるようになったのは2015年ころです。家族のケアやサポートのために、教育をうける権利、休み・遊ぶ権利、意見を表す権利、健康・医療への権利、社会保障を受ける権利等が侵害されてしまいます。その責任や負担の重さにより、学業や友人関係に影響が出てしまうことがあります。
ヤングケアラーの実態ですが、ある報告では世話をしている家族がいると答えた小学6年生は約6.5%、中学2年生は約6%、高校2年生は約4%でした。世話の頻度は“ほぼ毎日”が3~6割、世話に費やす時間は3時間程度でした。問題なのはヤングケアラーと自覚している子供は約2%にとどまり、1~2割の子供は「わからない」と回答。さらに8割以上の子供が「ヤングケアラーという言葉を聞いたことがない」と回答しています。世話をさせている親にもヤングケアラーという概念が乏しく、ある調査では保護者の9割が“自分の子はヤングケアラーではない”と回答しており、問題が表面化してこない要因のひとつと思われます。家の手伝いや親・兄弟の面倒を見るというのは家族としてある程度は必要なことですが、どこまでが常識的な範囲で、どこから先がヤングケアラーになるのか難しい問題だと思われます。
2024年には政府がヤングケアラーの支援を法制化する見通しです。対象年齢も以前は児童福祉法に合わせて18歳未満をヤングケアラーとしていましたが、18歳以上になっても進学や就職に影響が続くと判断し、おおむね30代までを支援の対象とすることが法制化されそうです。
地域で関係機関が緊密に連携し、ヤングケアラーに早く気付くとともに見守り・寄り添いや具体的な支援につながるよう、現在東京都では“ヤングケアラー支援マニュアル”を製作しており、各自治体で配布しています。もっとこの問題が広く認識され、子供たちが心身ともに健康な生活を送れるよう支援が広がることを期待します。
(W・M記)

東京都ヤングケアラー支援マニュアル(令和5年3月発行)
東京都福祉局のサイトよりダウンロードできます。下記の二次元コードもしくはURLよりアクセスください。

「ヤングケアラー支援マニュアル」東京都福祉局
https://www.fukushi.metro.tokyo.lg.jp/kodomo/kosodate/young-carer.html
脚を鍛えて、元気に生き抜きましょう!
脚を鍛えて、元気に生き抜きましょう!
令和6年4月1日 発行
本年一月一日発災の能登半島地震はまだまだ先が見えないままで、これからも大変な日々が続きます。被災された方々に、日々のわずかな時間でも心を寄せ、自分ができることを考え続けましょう。
同時に、私たちが今すべきことがあります。それは、目黒区が被災しても、皆様が「すこやか」に過ごすための準備です。
被災すると厳しい現実が待っています。水がこない・下水が流せない、電気がつかない、スマホがつながらない、冷暖房機器が使えない、などなどピンチの連続です。家が傾いて住めないかもしれません。
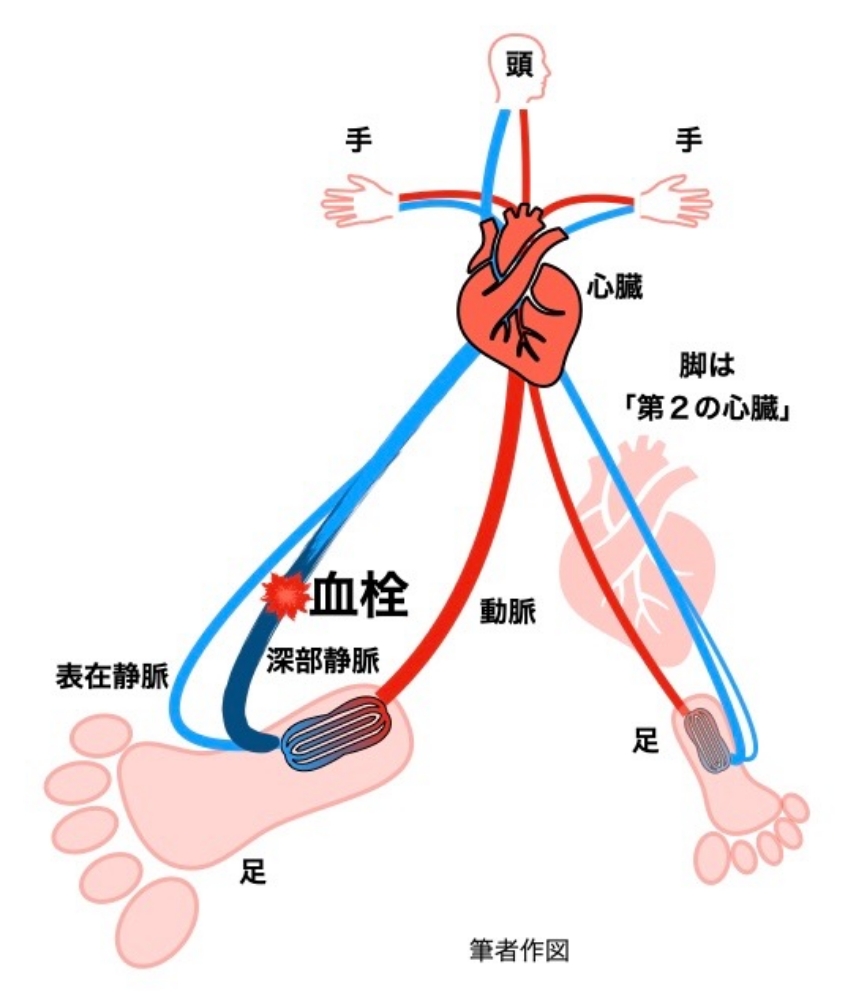
生活がままならない、という激変した状況に晒されると、様々な心身の不調が顕わになります。心筋梗塞・脳梗塞や誤嚥性肺炎、胃潰瘍・十二指腸潰瘍、深部静脈血栓が原因の肺梗塞、など命に関わる疾病に襲われる可能性が高まります。
今回は、馴染みの少ない「深部静脈血栓」という病気についてご説明をいたします。『メルクマニュアル家庭版』によると、静脈には皮膚の表面に見える表在静脈と筋肉の中や骨の近くにある深部静脈の2種類があります。
特に脚の中心にある深部静脈に血栓ができて詰まった状態が「深部静脈血栓症」です。その結果、足に流れてきた血液の心臓への戻りが悪くなり、ふくらはぎや太もものむくみや痛みが起こります。血栓の一部が剥がれて流れていくと、心臓を通過した先の肺の動脈が詰まって「肺梗塞症」という命に関わる病気を発症する可能性があります。
血栓ができる理由に、①喫煙習慣や脱水など「血液が固まりやすい状態」と、②長期間にわたって脚を動かさないことで起こる「血流速度の低下」があります。特に被災後には、避難先で寝たままでいる、車中泊で脚が下がったままになる、などで②の状況が非常に起こりやすくなります。
「動かない」という状況は、深部静脈血栓症だけでなく、廃用症候群というお尻と下肢の筋肉の萎縮も起こします。すると食欲がわかずさらに動けなくなる、という悪循環に陥ります。
この「動かない・動けない」の状況に一度陥ると抜け出すのは大変です。しかし、避けるための方法があります。それは、その場で足踏みをする、できれば散歩する、ことです。脚は「第2の心臓」と言われるぐらい全身に血液を回すために大切な部分です。普段から歩く習慣を身につけておくことは、被災時のみならず、毎日の健康維持にも役立ちます。是非、散歩に出て、梅・桜・新緑を愛でてください。
(N・Y記)
目黒区の高齢者・補聴器購入費助成事業について
目黒区の高齢者・補聴器購入費助成事業について
令和6年2月1日 発行
令和5年11月1日から目黒区でも難聴高齢者の補聴器購入費の助成事業が始まりました。この事業の趣旨をご紹介するとともに、難聴と認知症、そして補聴器についてご案内します。
わが国では2025年頃までに、65歳以上の高齢者人口は3,500万人を超え、医療や介護需要の急増が課題になっています。加齢による難聴も関連するひとつです。もちろん、加齢が原因でだれでも難聴になるとはいえません。ただ、年齢とともに増えてくることは事実です。70歳では約5割、80歳では約8割の人が難聴になるといわれています。
加齢性難聴は知らないうちに徐々に始まります。テレビの音が大きくなったり、聞き返しが多くなることで、本人より先に、周囲の人が気付くことも少なくありません。後にきこえのチェックリストがあります。お試しください。
なお、難聴は、耳あか、そして滲出性中耳炎などの耳の病気でも発症します。これらは治療で難聴が改善する可能性があります。きこえのことが気になったら、早めに耳鼻科を受診してください。
また難聴は、健康状態にさまざまに影響するという認識が広っています。2017年と2020年に、認知症の専門家が集まるランセット国際委員会が「認知症を予防できる要因のうち、難聴は最も重要な因子である。」と指摘し、注目を集めました。さらにWHOは、難聴は社会的孤立を招き、高齢期のうつ病などの発症リスクにもなり、フレイルにも陥いりやすくなると警鐘を鳴らしています。
この難聴の対応で重要な役割を果たすのが、補聴器です。補聴器の効果については多くの研究・報告が重ねられています。補聴器をつけるタイミングとしては少なくとも、「声が少し聞き取りにくい」ときからがよいでしょう。これは40デシベル以上の難聴に該当しています。
まず耳鼻科を受診し、難聴の検査・診断を受け、「認定補聴器技能者」がいる「認定補聴器販売店」で適切な補聴器を選んでください。補聴器は眼鏡のようにすぐに慣れてはっきり聞こえるようになるものではなく、3~6か月程度の調整・リハビリテーションが必要です。耳鼻科では補聴器に詳しい「補聴器相談医」も増えています。
本事業の概要
・対象:次の全てに該当するかた
〇 満65歳以上の区内在住者で、住民税非課税
〇 聴覚障害による身体障害者手帳の対象(高度難聴以上)とならない
〇 耳鼻咽喉科専門医から次の❶または❷の基準を満たす証明を受けた
❶ 両耳の聴力レベルが40デシベル以上70デシベル未満
❷ 助成対象者として補聴器装用の必要性を認められた
・助成上限額:助成上限額:50,000円
・助成対象:補聴器の本体費用(1人1回限り)
(注)補聴器は管理医療機器として認定された製品(集音器は対象外)で、認定補聴器専門店で購入する場合に限る。詳細・手順は目黒区ホームページ参照。
きこえのチェックリスト
ひとつでもあれば、耳鼻科にご相談ください。
□ 会話をしているときに聞き返すことがよくあるか
□ 相手の言った内容を聞きとれなかったとき、推測で言葉を判断することがあるか
□ 電子レンジの「チン」という音やドアのチャイムの音がきこえにくいと感じることがあるか
□ 家族にテレビやラジオの音量が大きいとよく言われる
□ 大勢の人がいる場所や周りがうるさい中での会話は、聞きたい人の声がききづらいと感じるか
□ きこえについて心配なこと・困りごとがあるか
(S・T記)
HPVワクチン シルガード9について
HPVワクチン シルガード9について
令和5年12月1日 発行
子宮頸がんは子宮の出口(頸部)にできるがんです。日本では毎年約1万人が発症し、約2千900人の女性がこの病気で亡くなっています。子宮頸がんは検診で早期に発見し、適切な治療を行えばなおすことができます。
HPV(ヒトパピローマウイルス)の中でも16型や18型などの高リスク型のHPVによる感染が主な原因とされており、ワクチン接種により予防が可能な病気です。
これまで2価ワクチン、4価ワクチンが接種されてきました。2023年4月よ9価ワクチン、シルガード9が日本でも公費負担で接種できるようになりました。2価というのはHPVの型のうち高リスク型といわれる16型・18型、4価はこの2つに低リスク型(尖圭コンジローマの原因となる)の6型・11型を加えたものです。
9価は4価に加えて5種類の型を加えたものです。
世界保健機関(WHO)は、世界中で、①15歳までに90%の女性がHPVワクチンを接種し、②70%の女性が35歳と45歳で確実性の高い子宮頸がん検診を受け、③90%の子宮頸部病変を有する女性が適切にケアされる、という3つの目標を掲げています。そしてその目標を2030年までに達成できれば、将来的に子宮頸がんはがんの排除の基準とされる女性人口10万人あたり4人以下の罹患率に達するとしています。
日本において、①②はまだ実現できていないことから、広く国民への啓発活動をすすめています。
世界でも多くの国で定期接種を導入しており、その接種完遂率はメキシコやカナダ、イギリスなどで80%をこえており、女子だけでなく男子への接種を行っている国もあります。この調査の時点(2019年)での日本での接種完遂率は0.3%でした。
2022年度よりHPVワクチンの接種を勧める取り組み(積極的勧奨)を再開していますが、厚生労働省の調査では、この取り組みを「知らない」が最も高く41%、「知っている」が29%でした。
また、政府がHPVワクチンを公費で接種できる機会を提供していること(キャッチアップ接種)を「知らない」がもっとも高く40%、「知っている」が32%でした。
まだまだ必要な人に情報がいきわたっていない現状もあるため、今回みなさんにお知らせする機会をいただきました。
まずHPVワクチンの定期接種となる対象は小学校6年生~高校1年生相当の女子となります。特に中学以降となると学校や部活動などで忙しくなり、接種のタイミングを逃してしまう方もいらっしゃるようですので、余裕をもってご相談いただくとよいかと思います。
また、積極的勧奨をしていなかった期間に接種の対象となっていた方への接種(キャッチアップ接種)の対象者は1997年度生まれから2006年度生まれの女性、すなわち1997年4月2日から2007年4月1日生まれの女性です。
このキャッチアップ接種が公費で接種できるのは2025年3月末までとなっています。ワクチン接種をスケジュール通り(3回接種)に行った場合にかかる期間はおよそ6ヶ月です。公費で接種を完了することを考え逆算すると2024年9月末までに第一回目の接種を開始することになります。
定期接種およびキャッチアップ接種の費用についてはシルガード9を自費(すべて自己負担)で接種するとなると一人10万円くらいになるのですが、対象となる方はこの機会に接種すれば無料(公費負担)となります。
子宮頸がんを予防できるワクチンを自己負担なしで接種できる、素晴らしいチャンスを活かしていただければ幸いです。
もちろん、ワクチン接種そのものを迷われている方、副作用や接種の方法などで心配なことがある方もいらっしゃるかと思います。ぜひ遠慮なくかかりつけ医にご相談ください(産婦人科だけではなく、小児科や内科でも接種を行っております)。
また、接種を希望される場合も、施設により取り扱っているワクチンの種類が異なる場合がありますので、お問い合わせください。接種の対応が可能な施設は目黒区HPに掲載しています。
(N・Y記)
帯状疱疹(たいじょうほうしん)について
帯状疱疹(たいじょうほうしん)について
令和5年10月1日 発行
帯状疱疹は年間1000人中5人がなると言われます。60代を中心に50〜70代にみられますが、過労やストレスで若年層にも発症します。帯状疱疹はヘルペスウィルスの一種である水痘帯状疱疹ウィルスが原因です。この水痘帯状疱疹ウィルス、9つあるヘルペスウィルスの中でも年齢に大きく依存するのが特徴です。また、初診時にすでに湿疹が広範囲に及んでいたり、強い痛みがあるケースでは、後に強い痛みが残ったり、痛みからの回復に時間を要することが多いです。みなさんの知人で帯状疱疹にかかって痛みで大変苦労した、あるいは入院まで至ったという話を耳にしたことがあるのではないでしょうか。
ところが発症したすべての方に最初から激しい痛みがあるわけではありません。はじめは軽い筋肉痛に似た痛み、やけどのようなひりひり程度の痛みのことが多いです。かゆみを伴う場合もあります。見た目も最初はダニに刺されたときのような小さな赤い発疹程度なので初期は見過ごされがちです。しかし症状が進行してから治療となると帯状疱疹後神経痛というやっかいな後遺症が残ってしまいます。これは急性期の炎症によって神経に強い損傷が生じたことで起こります。痛みには個人差があり、少しの痛い た痒が ゆさでおわってしまうこともあれば、夜も眠れないほどの痛みになってしまう場合もあります。
帯状疱疹の痛みは主に2種類あります。1つは急性期痛です。急性期痛は皮膚や神経の炎症による痛みです。発症から2、3週間の間の痛みはこの場合が多いです。もう1つは急性期の後にくる痛み、帯状疱疹後神経痛です。これは皮膚や神経の炎症は治っていて、急性期の炎症によって引き起こされた神経の損傷によるものです。
次のような人は帯状疱疹後神経痛が残る可能性が高いので要注意です。
・皮膚症状が重症
・夜も眠れないほどの強い痛み
・60歳以上
また、合併症もあります。一般的なものとしては発熱、頭痛です。顔面の帯状疱疹では角膜炎や結膜炎などを起すことがあり、悪化すると視力低下や失明に至ることもあるので注意が必要です。その他まれに、耳なり、難聴、顔面神経麻痺が生じることもあります。これをラムゼイハント症候群と呼びます。
帯状疱疹になってしまったらどうすればよいのでしょう。一番大切なことは抗ヘルペスウィルス薬の内服と安静です。
抗ヘルペスウィルス薬はウィルスの増殖を抑えることで急性期の皮膚症状や痛みを和らげ治るまでの期間を短縮し、合併症や後遺症を抑えることが期待できます。必要に応じて消炎鎮痛薬が使われたり痛みに神経ブロック注射をすることもあります。内服薬は効果が表れるまで2日位かかりますので、初めの2日位は内服しているにもかかわらず湿疹が広がったり痛みが強くなることがあります。
日常生活としては十分な栄養と休養をとることが大切です。風邪をひいたと考え無理のないようにしてください。湯舟につかると痛みが和らぐことが多いです。患部はこすらずやさしく撫でるように石鹸で洗ってください。水疱瘡にかかっていない乳幼児に水疱瘡を発症させることがあるので乳幼児との接触は控えてください。
状疱疹にならないためにはワクチン接種が有効です。ワクチンには2種類あり、そのうちのひとつは不活化ワクチンです。これは2か月あけて2回の接種が必要ですが予防効果は約97%で高いです。もう一つは水疱瘡の予防にも使われる生ワクチンです。こちらは接種は1回で済みますが予防効果は約61%です。生ワクチンのほうが安価で接種できます。目黒区では50歳以上は一部助成の対象ですのでこれを機に接種をご検討されるのもよいと思います。接種する際は不活化ワクチンか生ワクチンかを決定したうえで目黒区保健予防課に予診票発行の申請をします。ワクチンの決定に関しては事前に医療機関にご確認ください。
(M・M記)
新型コロナウイルス後遺症について
新型コロナウイルス後遺症について
令和5年8月1日 発行
新型コロナウイルス感染症は5月8日に感染症法上の取り扱いが2類相当から5類へ変更され、季節性のインフルエンザと同等の扱いとなりました。
5類になったため毎日の感染者数の発表がなくなり、かえって周囲の感染状況が実感できなくなりました。5類移行後もじわじわとコロナの患者さんが増えているなというのが医療現場の実感です。
新型コロナウイルスのひとつの特徴として、今までの普通の感染症と違いかなりの頻度(報告によって様々ですが、患者さんの50~70%)で後遺症が生じることがあげられます。後遺症は男性より女性、高齢者、基礎疾患のある方に生じやすいとされています。後遺症はコロナ感染直後から発症する方もいれば、感染してから2~3か月後に発症するケースもあり様々です。
主な後遺症は倦怠感、咳、嗅覚・味覚障害、脱毛、ブレインフォグ(記憶障害、集中力不足、精神的疲労)、頭痛、筋力低下、筋肉痛、抑うつ、慢性的な疲労感等多岐にわたります。後遺症は時間の経過とともに軽快することが多いのですが、なかにはかなりの長期にわたって症状が続き日常生活に大きな支障をきたし、止む無く仕事を辞めざるを得ないような方もおられます。
当初、このような後遺症に対して明確な治療法はありませんでしたが、経験を重ねるうちに少しずつ治療法も分かってきました。治療は各医療機関によってさまざまなアプローチがされています。共通するのは十分な休養とバランスのとれた食事です。適度な水分・ミネラル・ビタミンの摂取が大事な一方、加工食品や人工的な食品添加物は避けるべきと言われています。薬物療法としては漢方薬が症状に応じて使われることが多いようです。その他に主に耳鼻咽喉科で行われている上咽頭擦過療法があります(Bスポット療法、EATと呼ばれることもあります)。上咽頭とは鼻の一番奥の突き当りのことで、ウイルスや細菌、異物から体を守る免疫機関としての役割があります。上咽頭擦過療法とはこの上咽頭に薬物を塗布する治療法で、ブレインフォグ、倦怠感、睡眠障害等といった後遺症に効果があると言われています。またrTMS治療(反復経頭蓋時期刺激療法)という、もともとはうつ病患者さんの治療に行われてきた治療法も行われています。ブレインフォグの患者さんの脳血流を測定すると、脳の一部に血流低下が認められることがあります。このような患者さんに対してrTMS治療を行い、脳を活性化させることで症状改善をうながす方法です。ほかに高圧酸素療法も有効といわれています。新型コロナウイルスワクチンと後遺症の因果関係ですが、2回以上ワクチンを受けた方は後遺症にかかりづらいとされています。ただし、後遺症になってしまってから後遺症治療目的にワクチンを打つことの有効性は確認されていません。2022年9月より、後遺症の患者さんを受け入れる医療機関の登録が始まりました。現在、東京都福祉保健局のホームページの「コロナ後遺症対応医療機関」に医療機関マップがあり、地域別ならびに症状別に医療機関を検索することができますので、後遺症でお悩みの方は参考にされてみてください。新型コロナウイルス感染症の大きな波は収まりつつあります。今後はコロナ感染急性期の対応もさることながら、後遺症の治療が課題になっていくものと思われます。
(W・M記)
目黒区の骨粗鬆症検診について
目黒区の骨粗鬆症検診について
令和5年6月1日 発行
令和5年10月から目黒区でも骨粗鬆症検診が開始されることになりました。それに先立ちまして、目黒区の骨粗鬆症検診の目的とあり方についてお伝えします。
骨粗鬆症は椎体、前腕骨、大腿骨近位部などの骨折が生じやすく、その対策が医療のみならず社会的にも重要な課題となっています。日本骨粗鬆学会の「骨粗鬆症の予防と治療ガイドライン二〇一五年版」によると、わが国においては、人口の急速な高齢化に伴い骨粗鬆症の患者数は年々増加し、現在では一三〇〇万人と推測されています。骨粗鬆症は単なる「骨の老化現象」ではなく「骨の病的老化」で、明らかな「疾患」であり、骨折は骨が脆くなるために起こる合併症で、予防並びに治療が必要である、としています。また、二〇〇〇年アメリカの国立衛生研究所( NIH )で開催されたコンセンサス会議において骨粗鬆症は「骨密度の低下を特徴とし、骨折のリスクが増大した骨格疾患」と定義されています。
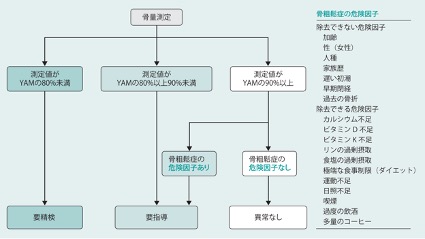
このような気運の中、日本でも骨粗鬆症および予備群を発見するために骨粗鬆症検診が行われるようになりました。骨粗鬆症検診の目的は、無症状の段階で骨粗鬆症およびその予備群を発見し、早期に介入することです。予備群を発見するためには原発性骨粗鬆症の診断基準による「骨量減少」に相当する人を見出すことが必要です。そのため骨粗鬆症検診ではスクリーニングを目的とする骨量計測が欠かせません。医療面接と骨量測定の結果から「要精検」、「要指導」、「異常なし」に判定するのが一般的です(図)。
骨粗鬆症の主な危険因子は、女性、高齢、低骨密度、既存骨折ですが、そのほかにも図にあるような多くの危険因子が知られています。
目黒区の骨粗鬆症検診においても対象は40歳以上の女性で、問診票による医療面接において既存骨折の有無など骨折の危険因子をお聞きします。骨粗鬆症における骨折リスクについて例を挙げますと、既存骨折がある場合は約2倍になり、特に既存椎体骨折があると椎体骨折リスクは約4倍に高まります。喫煙は骨折リスクを1.3倍に、飲酒は1.4倍に高めます。またステロイド薬は量にもよりますが骨折リスクを約2.3倍に高め、両親の大腿骨近位部骨折歴でも2.3倍に高めると言われています。逆に活発な運動や日常生活活動は骨折リスクを20〜40%、最大で50%低減させる効果があるとの報告もあります。
また、目黒区の骨粗鬆症検診においてはその診断精度を向上させ、信憑性を高めるため骨量測定は腰椎、大腿骨近位部または前腕の骨密度測定により判断する予定です。判定は健康増進法に基づき骨量測定値(DXA)がYAM(Young Adult Mean「若年成人平均値」)の80%未満を「要精検」、YAMの80%以上90%未満、もしくは90%以上で骨粗鬆症の危険因子がある場合を「要指導」、YAMが90%以上で危険因子がない場合を「異常なし」とします。「要精検」もしくは「要指導」の方は整形外科専門の医療機関での指導または治療をお勧めいたします。
骨粗鬆症を早期に発見し、骨折のない健康で活力ある生活を続けていただくために対象の方は是非骨粗鬆症検診をお受けいただきたいと存じます。
(M・H記)
小児の視力低下を見逃さないで
小児の視力低下を見逃さないで
令和5年4月1日 発行
子どもの視機能は、生後1ヶ月頃から両眼でものをはっきり見るということにより3歳頃までに急速に発達し、6〜8歳頃までにほぼ完成します。乳幼児期の眼球内の疾患や、強い遠視や乱視などの屈折異常や斜視があると正常な視機能の発達が妨げられます。異常に気が付かずにこの大切な視覚の感受性期を過ぎてしまうと、眼鏡やコンタクトレンズ、手術などで矯正しても生涯良好な視力を得ることの出来ない「弱視」となってしまいます。
子どもは見えにくくても、生まれてからその見え方に慣れているため、自分から見にくいと訴えることはありません。日頃の様子から保護者が気付く場合もありますが、片眼が弱視の場合は良い方の眼で補っていて周囲からは気が付きにくく、発見が遅れがちになります。
これまでも、自治体では自覚的な視力検査が可能になる3歳児健診に視覚検査を導入して、疾患の早期発見に取り組んできましたが、一次検査が家庭で行われること、3歳児では検査時の応答に正確性が低いことなどのため、多くの弱視が見逃されて来ました。屈折検査を併用すれば弱視の発見率が上がることは示されていましたが、実際には検査に時間がかかることや、検査機器と検査員の確保が難しいことから長年の課題となっておりました。
2015年以来、日本でも発売されている、簡便なポータブルカメラ型の屈折、眼位スクリーニング機器、ビジョンスクリーナーは、操作が簡単で、1メートル離れた距離から両眼同時に短時間で検査出来るため、個人差はありますが生後6ヶ月くらいから検査可能であり、早期発見のためのスクリーニングに大変有用です。しかしながらこの機器で視力測定が出来る訳ではなく、正確な診断には、場合により調節麻痺剤を用いた精密屈折検査、固視、眼位、眼球運動、立体視検査と、眼科医による眼の診察が必要です。
目黒区では、今年2月から3歳児健診をお受けになる全員の方に、この機器を用いたスクリーニングが開始されました。従来のアンケート方式による問診と、家庭での保護者が行う視力検査の結果、問診上、異常項目がある場合や左右いずれかでも0.5以上の視力が確認出来ない場合、また健診会場での屈折眼位スクリーニングで異常を認めた場合には精密検査依頼票にて精密検査の勧告を受けることとなります。勧告書が届いたら、必ず眼科を受診して精密検査をお受け下さい。
今後は斜視や弱視の発見率がさらに向上し、疾患の早期発見、早期治療が大いに期待出来ると思われます。治療は適切な時期に開始し根気よく継続することが重要です。屈折異常の治療には治療用眼鏡の終日装用、視力の出やすい方の眼を遮蔽して行う弱視訓練、斜視の程度によっては手術が必要になることがあります。
3歳児健診に限らず、気になる症状があればいつでも保険診療でこの機器による屈折、眼位のスクリーニングを含む眼科診察が可能です。お子さまが生涯にわたって良好な視機能を得るために積極的に眼科健診を受けましょう。
(F・K記)
不妊治療の保険適用について
不妊治療の保険適用について
令和5年2月1日 発行
令和4年4月から、不妊治療が保険適用されました。
それまでの不妊治療は、タイミング法は保険適用でしたが、人工授精・生殖補助医療におきましては全て自費診療でした。国の審議会(中央社会保険医療協議会)で審議された結果、有効性・安全性が確認された治療として、保険適用される事となりました。一般不妊治療として「タイミング法」「人工授精」があり、生殖補助医療として「採卵・採精」「体外受精・顕微授精」「受精卵・胚培養」「胚凍結保存」「胚移植」がありますが、それらが保険適用化された事となります。
⚫️保険適用されたメリット
・窓口での負担額が治療費の3割となります。
・治療費が高額な場合の月額上限(高額療養費制度)、条件が揃えば利用可能となりました。
・全額自費の場合と違い、3割負担の分、生殖補助医療に対するハードルが下がります。
⚫️保険適用される為の条件
・全員が生殖補助医療の保険適用を受けられる訳ではありません。治療開始において、女性の年齢が43歳未満である事。
初めての生殖補助医療治療開始時点の女性の年齢が40歳未満であれば、胚移植において通算6回まで(1子ごとに)可能。
40歳以上43歳未満であれば、胚移植において通算3回まで(1子ごとに)可能で、43歳以上の方には保険適用化は使えないという年齢制限が入る事となりますので、生殖補助医療をお望みになる43歳以上の方、年齢で分けられた胚移植の通算回数を超えた方は、全額自費での治療となります。
⚫️保険適用されたデメリット
・保険診療には守らなくてはならない規定があります。保険適用の範囲を超えての治療は出来ません。経膣超音波検査の回数や、排卵誘発に使う注射の量やお薬の種類や量などにルールがありますので、保険適用の範囲内での治療となります。
・多嚢胞性卵巣症候群の方の場合は、保険適用範囲内ですと、質の良い卵子を確保する事が難しくなります。
・43歳を超えてから不妊治療を受けたいと思った方には、生殖補助医療の保険適用がなされませんので、不公平さを感じる方々も出ておられます。
・計画的な医学管理を継続して行い、かつ療養上必要な診療・指導を行う事となりました>為、一般不妊治療を受けられる方には「一般不妊治療管理料250点(3月に1回)」、生殖補助医療を受けられる方には「生殖補助医療管理料300点または250点(月に1回)」が保険で加算されるしくみとなりました。担当医師は、当該患者様およびそのパートナーの病態、就労の状況を含む社会的要因、薬物療法の副作用や合併症のリスクなどを考慮した上での「治療計画」を作成し、当該患者様およびそのパートナーの同意を得る事が必須となり、当該患者様に対する毎回の指導内容の要点を診療録に記載する事も必要となりました。医療側の事務仕事量もかなり複雑化し、レセプトへの記載内容も膨大となりました。多くの不妊治療施設が大変な仕事量に忙殺されておられる事と思います。
⚫️その他
・医療側でも注意をしないといけない状況があります。保険適用で年齢ごとに胚移植の回数が決められていますので、転院をされた方の場合には前医からの診療情報提供書が必要となります。ご本人の申告だけで、生殖補助医療の保険診療を行う事は出来かねる事となります。
厚生労働省より「過去の治療を行った他の保険医療機関への照会」が求められております為、「保険診療での生殖補助医療の初日の治療計画日」「保険診療での胚移植回数」の書面を確認してから、生殖補助医療の保険診療が開始となります。
ですので、転院の際には、前医からの診療情報提供書が必要となります。記入が足りない場合には、足りない部分を確認してからの治療開始となりますので、そこもご注意頂きたい内容となります。
気楽に受けられるようになった分、患者様側にとっても医療側にとっても、保険診療規則を厳格に守っていく治療となりました。少しでも早く少子化から抜け出して、元気な日本を取り戻して行きたいものです。
(T・S記)
